کاربرد دستگاه مانیتورینگ علائم حیاتی
کاربرد دستگاه مانیتورینگ علائم حیاتی در مراکز درمانی و حتی در مراقبتهای خانگی، به دلیل پایش مداوم و دقیق وضعیت فیزیولوژیک بیماران، حیاتی است. این تجهیزات پزشکی با نمایش لحظهای دادههایی مانند ضربان قلب، فشار خون، دمای بدن و سطح اکسیژن خون، امکان تشخیص زودهنگام تغییرات بالینی و واکنش سریع تیم درمانی را فراهم میآورند. در دنیای پرشتاب پزشکی امروز، دستگاه مانیتورینگ علائم حیاتی نه تنها به حفظ جان بیماران کمک میکند، بلکه بهبود کیفیت مراقبت و تسریع روند درمان را نیز تضمین مینماید. در ادامه با آربون مد همراه باشید تا به بررسی جامع کاربردهای این دستگاه بپردازیم.
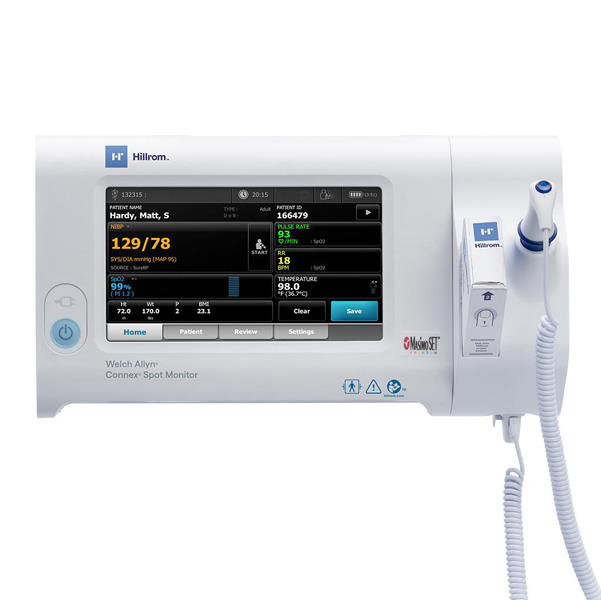
دستگاه مانیتورینگ علائم حیاتی چیست؟ دریچهای به وضعیت بیمار
دستگاه مانیتورینگ علائم حیاتی، ابزاری حیاتی در حوزه تجهیزات پزشکی است که به منظور نظارت مستمر، نمایش، ثبت و هشدار درباره پارامترهای فیزیولوژیک بیمار طراحی شده است. این دستگاه به متخصصان امکان میدهد تا بدون وقفه، اطلاعات کلیدی وضعیت سلامت بیمار را مشاهده و تحلیل کنند. پایش مداوم علائم حیاتی، نه تنها به تشخیص دقیقتر و سریعتر بیماریها کمک میکند، بلکه با اطلاعرسانی به موقع درباره تغییرات ناگهانی وضعیت بیمار، به تیم درمانی اجازه میدهد تا فوراً وارد عمل شده و از بروز عوارض جدی جلوگیری کند.
چرا پایش مداوم علائم حیاتی حیاتی است؟
اهمیت پایش مداوم علائم حیاتی از آنجایی ناشی میشود که بسیاری از بیماریها و شرایط اورژانسی، خود را با تغییر در همین علائم اولیه نشان میدهند. تشخیص زودهنگام این تغییرات، میتواند تفاوت بین زندگی و مرگ باشد. به عنوان مثال، افت ناگهانی اشباع اکسیژن خون یا تغییرات غیرعادی در ضربان قلب، هشداری جدی برای تیم پزشکی است که نیاز به مداخله فوری دارد. با استفاده از دستگاه مانیتورینگ علائم حیاتی، میتوان وضعیت بیمار را در هر لحظه رصد کرده، الگوهای نامطلوب را شناسایی و مداخلات درمانی را به موقع آغاز نمود.
قابلیتهای اساسی دستگاه مانیتورینگ
این دستگاهها معمولاً دارای قابلیتهای متعددی هستند که کارایی آنها را در محیطهای بالینی افزایش میدهد:
- نمایش لحظهای: اطلاعات حیاتی به صورت لحظهای روی صفحه نمایش داده میشود و امکان مشاهده روندهای تغییرات را فراهم میکند.
- ثبت دادهها: تمامی اطلاعات پایش شده ذخیره میشوند که برای بررسیهای آتی، تحلیل روند بیماری و مستندسازی پرونده بیمار بسیار مفید است.
- امکان چاپ: بسیاری از دستگاهها قابلیت چاپ گرافها و دادههای پایش شده را دارند که برای اشتراکگذاری اطلاعات با سایر بخشها یا متخصصان کاربردی است.
- سیستم آلارم هوشمند: این سیستم با تعریف محدودههای نرمال برای هر پارامتر، در صورت خروج علائم حیاتی از این محدودهها، هشدارهای صوتی و تصویری میدهد و تیم درمانی را از وضعیت اضطراری آگاه میسازد.
کالبدشکافی دستگاه مانیتورینگ: اجزا و عملکرد هر بخش
یک دستگاه مانیتورینگ علائم حیاتی پیشرفته از اجزای مختلفی تشکیل شده است که هر یک وظیفه خاصی در جمعآوری، پردازش و نمایش دادههای حیاتی بیمار بر عهده دارند. آشنایی با این اجزا به درک بهتر عملکرد کلی دستگاه و افزایش دقت در استفاده از آن کمک میکند. آربون مد به عنوان تامینکننده معتبر تجهیزات پزشکی، اهمیت زیادی به کیفیت و کارایی این اجزا میدهد.
صفحه نمایش
صفحه نمایش، رابط اصلی دستگاه با کاربر است و تمامی اطلاعات حیاتی به صورت گرافیکی و عددی روی آن نمایش داده میشود. انواع صفحه نمایشها شامل رنگی، لمسی و با ابعاد مختلف هستند. وضوح و اندازه صفحه نمایش در خوانایی و تصمیمگیری سریع تیم درمانی نقش حیاتی دارد.
ماژولها و سنسورها: قلب تپنده مانیتورینگ
ماژولها و سنسورها، بخشهای اصلی جمعآوری دادهها از بدن بیمار هستند. هر ماژول وظیفه اندازهگیری یک پارامتر خاص را بر عهده دارد و سنسور مربوطه، اطلاعات را از بدن دریافت و به ماژول ارسال میکند:
- ECG/Resp (نوار قلب و تنفس): این ماژول امواج الکتریکی قلب (ECG) را ثبت و نمایش میدهد و اطلاعاتی مانند نرخ ضربان قلب، ریتم قلبی و تغییرات قطعه ST را ارائه میکند. همچنین، نرخ تنفس بیمار را نیز پایش میکند.
- SpO2 (اکسیژن خون): سنسور پالس اکسیمتری این ماژول، میزان اشباع اکسیژن در خون شریانی را اندازهگیری میکند. این پارامتر حیاتی نشاندهنده میزان اکسیژنرسانی به بافتها است و در تشخیص هیپوکسمی (کاهش اکسیژن خون) بسیار مهم است.
- NIBP (فشار خون غیرتهاجمی): این ماژول فشار خون سیستولیک، دیاستولیک و میانگین را به صورت غیرتهاجمی و با استفاده از کاف اندازهگیری میکند. اندازهگیری منظم فشار خون برای ارزیابی وضعیت همودینامیک بیمار ضروری است.
- IBP (فشار خون تهاجمی): در موارد خاص و برای پایش دقیق و مداوم فشار خون، از این ماژول استفاده میشود که فشار خون را به صورت مستقیم از طریق یک کاتتر شریانی اندازهگیری میکند.
- Temp (دما): این ماژول دمای بدن بیمار را از نقاط مختلف (مانند دهان، رکتوم، یا پوست) پایش میکند. تغییرات دما میتواند نشانهای از عفونت، التهاب یا سایر اختلالات باشد.
- CO2 (دیاکسید کربن): ماژول کاپنوگرافی، میزان دیاکسید کربن بازدمی را اندازهگیری میکند. این پارامتر در ارزیابی وضعیت تهویه بیمار، بهویژه در بخشهای ICU و اتاق عمل، بسیار حائز اهمیت است.
- ماژولهای پیشرفته/اختیاری: برخی دستگاهها قابلیت افزودن ماژولهای پیشرفتهتری مانند برونده قلبی (Cardiac Output)، گازهای بیهوشی (Anesthetic Gas) یا سطح هوشیاری (BIS) را نیز دارند که امکان پایش جامعتر را فراهم میآورد.
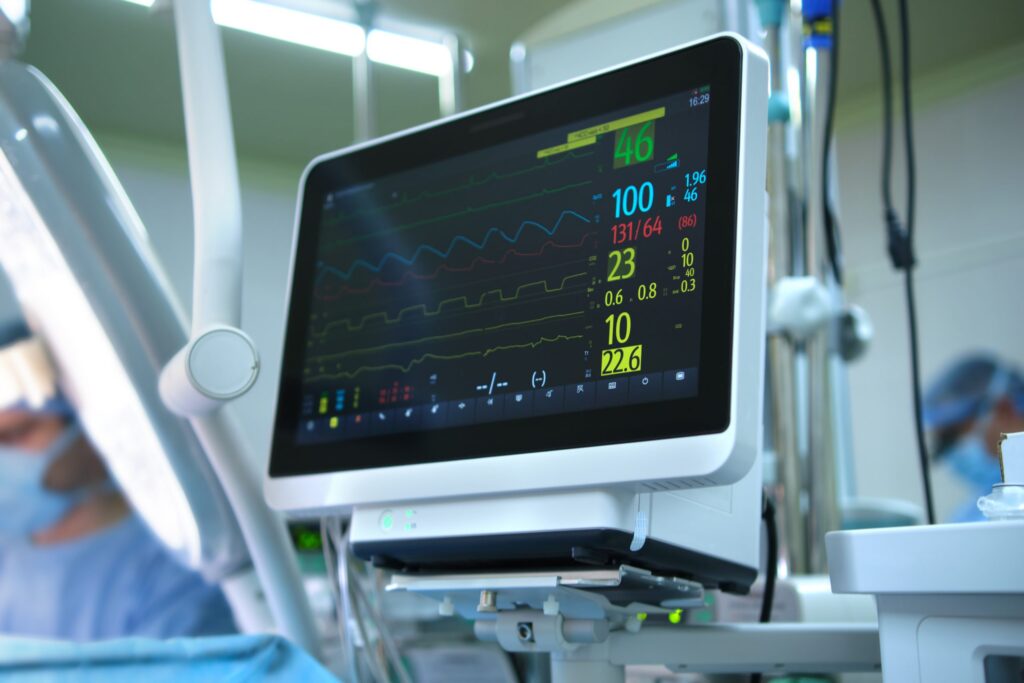
باتری و منبع تغذیه
اهمیت باتری پشتیبان در دستگاه مانیتورینگ علائم حیاتی غیرقابل انکار است. در مواقع قطع برق، انتقال بیمار در آمبولانس، یا حتی در مناطق دورافتاده، وجود یک باتری قدرتمند و با دوام تضمین میکند که پایش بیمار بدون وقفه ادامه یابد. این ویژگی به خصوص در تجهیزات پزشکی اورژانس بسیار حیاتی است.
سیستم هشدار (آلارم)
سیستم آلارم هوشمند، یکی از مهمترین ویژگیهای دستگاه مانیتورینگ علائم حیاتی است. این سیستم قابلیت تنظیم سطوح مختلف آلارم (مانند آلارمهای سطح بالا برای خطرات جدی، متوسط برای نیاز به توجه، و پایین برای اطلاعات عمومی) را دارد. هنگامی که یک پارامتر از محدوده ایمن خارج میشود، دستگاه به صورت صوتی و تصویری هشدار میدهد و پرستاران و پزشکان را از وضعیت بحرانی مطلع میسازد تا اقدامات لازم را انجام دهند.
دستگاه مانیتورینگ علائم حیاتی، نه تنها ابزاری برای مشاهده دادهها است، بلکه یک سیستم هشداردهنده پیشرفته است که با تشخیص زودهنگام تغییرات بحرانی، نقش محوری در نجات جان بیماران ایفا میکند.
کاربردهای حیاتی دستگاه مانیتورینگ: نجات جان و بهبود کیفیت درمان
کاربرد دستگاه مانیتورینگ علائم حیاتی به طیف وسیعی از محیطهای درمانی گسترش مییابد و نقش بیبدیلی در تشخیص، درمان و مراقبت از بیماران ایفا میکند. از اتاق عمل تا منزل، این دستگاهها به پزشکان و پرستاران کمک میکنند تا تصویری لحظهای و دقیق از وضعیت حیاتی بیمار داشته باشند.
در بخش مراقبتهای ویژه (ICU, CCU, NICU)
در بخشهای مراقبتهای ویژه مانند ICU (مراقبتهای ویژه بزرگسالان)، CCU (مراقبتهای ویژه قلبی) و NICU (مراقبتهای ویژه نوزادان)، بیماران اغلب در شرایط بسیار بحرانی قرار دارند و نیاز به پایش لحظهای و دقیق تمامی علائم حیاتی دارند. دستگاه مانیتورینگ علائم حیاتی در این بخشها، ستون فقرات مراقبت را تشکیل میدهد. قابلیت تشخیص سریع آریتمیهای قلبی، تغییرات ناگهانی فشار خون، افت اکسیژن خون و مشکلات تنفسی، به تیم پزشکی اجازه میدهد تا فوراً وارد عمل شده و مداخلات درمانی نجاتبخش را آغاز کنند. همچنین، ثبت و تحلیل دادههای بلندمدت در این بخشها برای ارزیابی پاسخ بیمار به درمان و پیشبینی روند بیماری بسیار مهم است.
در اتاق عمل و ریکاوری
حین جراحی و در دوره ریکاوری پس از آن، پایش دقیق علائم حیاتی از اهمیت فوقالعادهای برخوردار است. دستگاه مانیتورینگ علائم حیاتی در اتاق عمل، پارامترهایی مانند عمق بیهوشی، اشباع اکسیژن، فشار خون و نوار قلب را لحظهبهلحظه کنترل میکند تا از پایداری وضعیت بیمار در طول عمل اطمینان حاصل شود. در بخش ریکاوری نیز، این دستگاه به پرستاران کمک میکند تا هوشیاری بیمار پس از بیهوشی را ارزیابی کرده و هرگونه عوارض احتمالی مانند افت تنفس یا مشکلات قلبی را بلافاصله شناسایی و مدیریت کنند. این پایش مستمر، جلوگیری از حوادث ناگوار پس از جراحی را تضمین میکند.
در بخش اورژانس
در بخش اورژانس، زمان فاکتور کلیدی است. دستگاه مانیتورینگ علائم حیاتی امکان ارزیابی سریع و دقیق وضعیت اولیه بیمار را فراهم میکند. با اتصال سریع سنسورها، پزشکان و پرستاران میتوانند در عرض چند ثانیه اطلاعات حیاتی بیمار را دریافت کرده و اقدامات احیا و تثبیت وضعیت را بر اساس آن هدایت کنند. این سرعت در تشخیص، نقش حیاتی در افزایش شانس بقای بیماران اورژانسی دارد.
در بخشهای عمومی بیمارستان و کلینیکها
حتی در بخشهای عمومی بیمارستان، بیماران با ریسک بالا یا آنهایی که نیاز به مراقبت ویژه دارند، از پایش مداوم علائم حیاتی بهرهمند میشوند. در کلینیکها و مطبها نیز، دستگاه مانیتورینگ علائم حیاتی برای معاینات روتین، تشخیص زودهنگام بیماریها و پایشهای سرپایی مورد استفاده قرار میگیرد. این پایش میتواند به شناسایی مشکلاتی که ممکن است در معاینات دورهای آشکار نشوند، کمک کند.
در آمبولانس و حین انتقال بیمار
امروزه، دستگاه مانیتورینگ علائم حیاتی قابل حمل، جزء لاینفک تجهیزات پزشکی آمبولانسها و تیمهای امداد و نجات است. این دستگاهها امکان پایش سیار بیمار را در شرایط پیشبیمارستانی و حین انتقال به مرکز درمانی فراهم میآورند. این قابلیت حیاتی، تضمین میکند که مراقبت از بیمار حتی در مسیر نیز ادامه یابد و در صورت لزوم، اقدامات درمانی لازم در محل حادثه یا حین انتقال انجام شود.
کاربردهای نوین و خاص مانیتورینگ علائم حیاتی
پیشرفتهای تکنولوژی، کاربرد دستگاه مانیتورینگ علائم حیاتی را فراتر از محیط بیمارستانی برده و به حوزههای نوینتری گسترش داده است:
- هولتر مانیتورینگ: این دستگاه کوچک و قابل حمل، به بیمار اجازه میدهد تا نوار قلب خود را برای یک دوره ۲۴ تا ۴۸ ساعته یا حتی بیشتر، در منزل و حین انجام فعالیتهای روزمره ثبت کند. این اطلاعات برای تشخیص آریتمیهای پراکنده یا مشکلات قلبی که در نوار قلب عادی مشخص نمیشوند، بسیار مفید است.
- مانیتورینگ قند خون و فشار خون در منزل: برای بیماران مزمن مانند دیابتیها یا افراد مبتلا به فشار خون بالا، دستگاههای خانگی امکان پایش منظم و ثبت دادهها را فراهم میکنند. این دادهها میتوانند از طریق تلهمانیتورینگ به پزشک ارسال شده و در تنظیم برنامه درمانی موثر باشند.
- مانیتورینگ در حوزه خواب: در تشخیص و پایش اختلالات خواب مانند آپنه خواب، از دستگاه اسپیرومتری پیشرفتهتر و پایش علائم حیاتی خاص (مانند SpO2، نرخ تنفس و ریتم قلبی) استفاده میشود تا الگوهای غیرطبیعی خواب شناسایی و درمان شوند.
- تلهمانیتورینگ (پایش از راه دور): با پیشرفت فناوریهای ارتباطی، امکان پایش علائم حیاتی بیماران از راه دور و در منزل فراهم شده است. این فناوری به خصوص برای بیماران سالمند، بیماران مزمن یا افرادی که در مناطق دورافتاده زندگی میکنند، بسیار کاربردی است. دادهها به صورت بیسیم به مرکز پایش ارسال شده و توسط متخصصان بررسی میشوند.
درک اطلاعات: علائم حیاتی و مفهوم آنها برای متخصصان پزشکی
دستگاه مانیتورینگ علائم حیاتی، دریایی از دادههای عددی و گرافیکی را در اختیار متخصصان قرار میدهد. اما آنچه که این اطلاعات را ارزشمند میسازد، توانایی تفسیر صحیح آنها و درک دلالتهای بالینی هر پارامتر است. آربون مد همواره بر آموزش و آگاهیبخشی در مورد استفاده صحیح از تجهیزات پزشکی تاکید دارد.
توضیح تفسیری هر پارامتر و کاربرد آن در تشخیص و درمان
- ضربان قلب (Heart Rate – HR) – واحد: ضربان در دقیقه (BPM):
ضربان قلب نشاندهنده تعداد دفعاتی است که قلب در یک دقیقه میتپد. بازه نرمال برای بزرگسالان بین 60 تا 100 BPM است.
دلالتهای بالینی:- تاکیکاردی (Tachycardia): ضربان قلب بالای 100 BPM، میتواند ناشی از استرس، تب، کمآبی، خونریزی، آریتمیهای قلبی (مانند فیبریلاسیون دهلیزی) یا شوک باشد.
- برادیکاردی (Bradycardia): ضربان قلب کمتر از 60 BPM، ممکن است در ورزشکاران سالم طبیعی باشد، اما در موارد دیگر میتواند ناشی از مشکلات قلبی، مصرف برخی داروها، یا اختلالات متابولیکی باشد.
- ریتم و آریتمی: دستگاه مانیتورینگ علائم حیاتی علاوه بر تعداد ضربان، ریتم قلب را نیز نمایش میدهد. ریتمهای نامنظم (آریتمی) میتوانند نشاندهنده مشکلات جدی در سیستم الکتریکی قلب باشند و نیاز به بررسی دقیق توسط دستگاه الکتروکوتر یا دستگاه الکتروشوک برای تشخیص یا درمان احتمالی داشته باشند.
- فشار خون (Blood Pressure – BP) – واحد: میلیمتر جیوه (mmHg):
فشار خون نیروی وارده خون بر دیواره رگها را نشان میدهد و شامل فشار سیستولیک (بالاترین عدد حین انقباض قلب) و دیاستولیک (پایینترین عدد حین استراحت قلب) است. فشار میانگین نیز شاخص مهمی است. بازه نرمال برای بزرگسالان حدود 120/80 mmHg است.
دلالتهای بالینی:- هیپوتانسیون (Hypotension): فشار خون پایین، میتواند نشانهای از شوک، خونریزی شدید، عفونتهای جدی (سپسیس) یا کمآبی باشد.
- هیپرتانسیون (Hypertension): فشار خون بالا، خطر بیماریهای قلبی-عروقی، سکته مغزی و نارسایی کلیه را افزایش میدهد. پایش دقیق آن در مدیریت بیماری بسیار مهم است.
- نقش در جریان خون ارگانها: فشار خون کافی برای خونرسانی به اندامهای حیاتی ضروری است.
- اشباع اکسیژن خون (Oxygen Saturation – SpO2) – واحد: درصد (%):
این پارامتر درصد هموگلوبین اشباع شده با اکسیژن را در خون شریانی نشان میدهد. بازه نرمال معمولاً 95% تا 100% است.
دلالتهای بالینی:- هیپوکسمی (Hypoxemia): اشباع اکسیژن پایینتر از حد نرمال، نشاندهنده عدم اکسیژنرسانی کافی به بافتها است و میتواند ناشی از مشکلات تنفسی (مانند ذاتالریه، آسم، COPD)، نارسایی قلبی یا کمخونی شدید باشد. پایش دقیق SpO2 در بیماران دارای مشکلات تنفسی (که ممکن است نیاز به دستگاه اسپیرومتری برای ارزیابی عملکرد ریه داشته باشند) بسیار مهم است.
- نرخ تنفس (Respiratory Rate – RR) – واحد: تنفس در دقیقه (BPM):
تعداد تنفسها در یک دقیقه را نشان میدهد. بازه نرمال برای بزرگسالان 12 تا 20 BPM است.
دلالتهای بالینی:- تاکیپنه (Tachypnea): نرخ تنفس بالا، میتواند ناشی از تب، درد، اضطراب، کمبود اکسیژن، اسیدوز یا بیماریهای ریوی باشد.
- برادیپنه (Bradypnea): نرخ تنفس پایین، ممکن است به دلیل مصرف برخی داروها، آسیب مغزی، یا خستگی شدید تنفسی باشد.
- آپنه (Apnea): توقف تنفس که وضعیت بسیار خطرناکی است و نیاز به مداخله فوری دارد.
- دما (Temperature – Temp) – واحد: درجه سانتیگراد (°C):
دمای بدن نشاندهنده تعادل بین تولید و دفع حرارت است. بازه نرمال برای انسان حدود 36.5 تا 37.5 درجه سانتیگراد است.
دلالتهای بالینی:- هایپرترمی (Hyperthermia/Fever): دمای بالا، اغلب نشانهای از عفونت، التهاب یا واکنشهای دارویی است.
- هایپوترمی (Hypothermia): دمای پایین، میتواند ناشی از قرار گرفتن در معرض سرما، شوک شدید یا برخی اختلالات سیستم عصبی مرکزی باشد.
- دیاکسید کربن (Carbon Dioxide – CO2) – واحد: میلیمتر جیوه (mmHg) یا درصد (%):
کاپنوگرافی (اندازهگیری CO2 بازدمی) در بیماران تحت تهویه مکانیکی یا بیهوشی برای ارزیابی کارایی تبادل گازی در ریهها بسیار مهم است.
دلالتهای بالینی:- افزایش CO2: نشاندهنده تهویه ناکافی (Hypoventilation) یا مشکلات ریوی است.
- کاهش CO2: میتواند ناشی از هایپرونتیلاسیون (تنفس بیش از حد سریع و عمیق) یا کاهش جریان خون به ریهها باشد.
بازه نرمال علائم حیاتی برای گروههای سنی مختلف
مقادیر نرمال علائم حیاتی بر اساس سن، جنسیت، و وضعیت فیزیولوژیکی فرد متغیر است. جدول زیر بازههای تقریبی برای گروههای سنی مختلف را نشان میدهد:
| پارامتر | نوزادان (0-1 ماه) | کودکان (1-12 سال) | بزرگسالان (>12 سال) |
|---|---|---|---|
| ضربان قلب (BPM) | 120-160 | 70-120 | 60-100 |
| نرخ تنفس (BPM) | 30-60 | 18-30 | 12-20 |
| فشار خون (mmHg) | 60-90/30-60 | 90-110/50-70 | 90-120/60-80 |
| اشباع اکسیژن (SpO2 %) | >92 | >95 | >95 |
| دما (°C) | 36.5-37.5 | 36.5-37.5 | 36.5-37.5 |
انواع دستگاه مانیتورینگ علائم حیاتی: انتخابی هوشمندانه برای هر نیاز
دستگاه مانیتورینگ علائم حیاتی با توجه به نیازهای مختلف مراکز درمانی و بیماران، در انواع گوناگونی تولید میشود. انتخاب نوع مناسب دستگاه، به محیط استفاده، میزان پایش مورد نیاز و وضعیت بیمار بستگی دارد. آربون مد به عنوان تامینکننده تجهیزات پزشکی، انواع این دستگاهها را برای کاربردهای مختلف ارائه میدهد.
بر اساس نحوه اتصال و محل استقرار
- مانیتورینگ کنار تختی (Bedside Monitoring):
این نوع مانیتور به صورت مستقل کنار تخت هر بیمار قرار میگیرد و به طور مستقیم علائم حیاتی همان بیمار را پایش و نمایش میدهد. این دستگاهها میتوانند ثابت (نصب شده روی دیوار) یا سیار (نصب شده روی پایههای چرخدار) باشند و برای پایش دقیق یک بیمار خاص طراحی شدهاند.
- مانیتورینگ مرکزی (Central Monitoring):
در این سیستم، چندین دستگاه مانیتورینگ علائم حیاتی کنار تختی به صورت شبکهای به یک ایستگاه مرکزی (معمولاً در اتاق پرستاری) متصل میشوند. این قابلیت به پرستاران اجازه میدهد تا وضعیت چندین بیمار را به صورت همزمان از یک نقطه مشاهده و کنترل کنند، که در بخشهای شلوغ مانند ICU بسیار کارآمد است.
- تلهمانیتورینگ (Tele Monitoring):
این سیستم امکان پایش علائم حیاتی بیمار را از راه دور فراهم میکند. اطلاعات از طریق شبکههای بیسیم یا اینترنت به یک مرکز پایش دوردست منتقل میشود. تلهمانیتورینگ در آمبولانسها، مراقبتهای خانگی و حتی در مناطق روستایی که دسترسی به مراکز درمانی محدود است، کاربرد فراوانی دارد. این تکنولوژی به خصوص در مدیریت بیماران مزمن در منزل بسیار مفید است.
بر اساس میزان حساسیت و قابلیتها
- پایه (Low Acuity):
این دستگاهها پارامترهای اصلی و حیاتی مانند ضربان قلب، فشار خون و SpO2 را پایش میکنند. معمولاً برای بخشهای عمومی بیمارستان، کلینیکها و بیماران با وضعیت پایدارتر مناسب هستند و قابلیت افزودن پارامترهای محدودتری مانند دما را دارند.
- متوسط (Mid Acuity):
مانیتورهای با حساسیت متوسط علاوه بر پارامترهای پایه، قابلیت پایش پارامترهای بیشتری مانند نرخ تنفس و ECG پیشرفتهتر را دارند. این دستگاهها اغلب در بخش اورژانس، ریکاوری و بخشهای جراحی عمومی مورد استفاده قرار میگیرند.
- پیشرفته (High Acuity):
این نوع مانیتورها، جامعترین قابلیتها را ارائه میدهند و میتوانند تمامی پارامترهای حیاتی از جمله فشار خون تهاجمی (IBP)، دیاکسید کربن (CO2) و حتی گازهای بیهوشی را پایش کنند. این دستگاهها برای بخشهای مراقبتهای ویژه (ICU, CCU, NICU) و اتاق عمل طراحی شدهاند، جایی که نیاز به پایش بسیار دقیق و لحظهای بیماران بدحال وجود دارد.
بر اساس گروه سنی و ماژولهای تخصصی
دستگاه مانیتورینگ علائم حیاتی همچنین بر اساس گروه سنی (اطفال، نوزادان، بزرگسالان) و ماژولهای تخصصی (مانند ماژولهای مخصوص قلب، تنفس، بیهوشی و …) دستهبندی میشوند. برخی دستگاهها قابلیت ماژولار بودن دارند، به این معنی که میتوان ماژولهای مختلف را بر حسب نیاز به آنها اضافه یا کم کرد. این انعطافپذیری، به مراکز درمانی امکان میدهد تا دستگاهها را متناسب با نیازهای خاص بیماران خود سفارشیسازی کنند.
راهنمای عملی: نحوه کار با دستگاه مانیتورینگ و نکات نگهداری
استفاده صحیح و نگهداری مناسب از دستگاه مانیتورینگ علائم حیاتی برای اطمینان از دقت اندازهگیریها و طول عمر دستگاه بسیار مهم است. این دستورالعملها به پرستاران و کاربران کمک میکند تا بهترین عملکرد را از این تجهیزات پزشکی داشته باشند.
نحوه راهاندازی و اتصال صحیح پروبها/الکترودها
نخستین گام در کار با دستگاه مانیتورینگ علائم حیاتی، راهاندازی صحیح و اتصال درست پروبها و الکترودها به بیمار است. این مرحله شامل:
- آمادهسازی پوست: محل اتصال الکترودها یا پروبها باید تمیز، خشک و عاری از مو یا چربی باشد تا سیگنالها به خوبی منتقل شوند.
- اتصال الکترودهای ECG: الکترودهای نوار قلب باید در مکانهای استاندارد روی سینه بیمار متصل شوند. اطمینان از اتصال محکم و درست برای ثبت دقیق امواج قلبی ضروری است.
- اتصال پروب SpO2: پروب پالس اکسیمتر معمولاً به انگشت، لاله گوش یا کف پای نوزادان متصل میشود. باید مطمئن شد که پروب به درستی قرار گرفته و جریان خون در آن ناحیه مناسب است. عوامل محیطی مانند نور زیاد یا لاک ناخن میتوانند بر دقت اندازهگیری تأثیر بگذارند.
- قرار دادن کاف NIBP: کاف فشار خون باید به اندازه مناسب دور بازوی بیمار بسته شود، نه خیلی سفت و نه خیلی شل. محل قرارگیری کاف و انتخاب اندازه صحیح آن در دقت اندازهگیری فشار خون غیرتهاجمی بسیار مهم است.
- اتصال سنسور دما: سنسور دما بسته به نوع پایش (سطحی یا عمقی) در محل مناسب (زیر بغل، دهان، رکتوم) قرار میگیرد.
پس از اتصال، دستگاه روشن شده و معمولاً یک تست داخلی را انجام میدهد. سپس، میتوان تنظیمات اولیه مانند محدودههای آلارم و نور صفحه نمایش را تنظیم کرد.
نکات مهم برای جلوگیری از خطا در اندازهگیری
دقت دستگاه مانیتورینگ علائم حیاتی میتواند تحت تأثیر عوامل مختلفی قرار گیرد:
- تداخلات الکترومغناطیسی: دستگاههایی مانند دستگاه الکتروکوتر یا دستگاه الکتروشوک که میدانهای الکترومغناطیسی قوی تولید میکنند، میتوانند بر عملکرد مانیتورینگ تأثیر بگذارند. باید از فاصله ایمن یا مانیتورهای سازگار با MRI در محیطهای مربوطه استفاده کرد.
- حرکت بیمار: حرکت زیاد بیمار، لرزش یا تشنج میتواند منجر به سیگنالهای نامنظم و اندازهگیریهای نادرست، به خصوص در ECG و SpO2 شود.
- نور محیط: نور شدید محیط (مانند نور مستقیم خورشید یا چراغهای جراحی) میتواند در اندازهگیری SpO2 تداخل ایجاد کند. استفاده از پوشش مات روی پروب میتواند کمککننده باشد.
- وجود رنگدانه در خون: برخی رنگدانهها مانند متیلن بلو یا هموگلوبینهای غیرعادی (مانند کربوکسیهموگلوبین) میتوانند بر دقت SpO2 تأثیر بگذارند.
- پروبهای نامناسب یا معیوب: استفاده از پروبهای نامناسب برای گروه سنی (مثلاً پروب بزرگسالان برای نوزاد) یا پروبهای آسیبدیده، باعث خطا در اندازهگیری میشود.
- کاهش جریان خون: در شرایط شوک، هایپوترمی (افت دمای بدن) یا کمخونی شدید، جریان خون محیطی کاهش یافته و ممکن است اندازهگیری SpO2 دشوار شود.
نگهداری و مراقبت از دستگاه
نگهداری منظم، عمر مفید تجهیزات پزشکی را افزایش میدهد و از عملکرد بهینه آنها اطمینان حاصل میکند:
- تمیز کردن: دستگاه و کابلها باید به طور منظم با مواد ضدعفونیکننده مناسب و توصیه شده توسط سازنده تمیز شوند. از ورود رطوبت به داخل دستگاه خودداری شود.
- شارژ باتری: باتری دستگاه باید به طور منظم شارژ شود. در صورت عدم استفاده طولانیمدت، باتری باید از دستگاه خارج یا به صورت دورهای شارژ شود تا از تخلیه کامل آن جلوگیری شود.
- بررسی کابلها و اتصالات: کابلها، پروبها و کافها باید به طور دورهای برای یافتن هرگونه پارگی، شکستگی یا آسیبدیدگی بررسی شوند. در صورت مشاهده آسیب، باید تعویض گردند.
- پرهیز از رطوبت و ضربه: دستگاه مانیتورینگ علائم حیاتی باید در محیطهای خشک و خنک نگهداری شود و از ضربه و سقوط آن جلوگیری به عمل آید.
- کالیبراسیون و سرویس دورهای: برای اطمینان از دقت اندازهگیریها، دستگاه باید به صورت دورهای توسط تکنسینهای متخصص کالیبره و سرویس شود.
انتخاب هوشمندانه: راهنمای خرید دستگاه مانیتورینگ علائم حیاتی و تجهیزات مرتبط
انتخاب و خرید دستگاه مانیتورینگ علائم حیاتی مناسب، نیازمند در نظر گرفتن عوامل متعددی است تا اطمینان حاصل شود که دستگاه خریداری شده، نیازهای بالینی مرکز درمانی یا مراقبت خانگی را به بهترین نحو برآورده میکند. آربون مد، با تمرکز بر کیفیت و پشتیبانی، راهنمای شما در این انتخاب است.
مشخصات فنی کلیدی
- اندازه و نوع صفحه نمایش: صفحه نمایش بزرگ و لمسی، با قابلیت تنظیم نور، خوانایی و کاربری آسانتری را فراهم میکند.
- تعداد و نوع پارامترها: باید بر اساس نیاز بخش یا بیمار، پارامترهای قابل اندازهگیری (ECG, SpO2, NIBP, IBP, Temp, CO2، و ماژولهای پیشرفتهتر) را انتخاب کرد. دستگاههای ماژولار امکان ارتقاء در آینده را میدهند.
- قابلیت ارتقا ماژولار: این ویژگی اجازه میدهد تا در صورت نیازهای آتی، ماژولهای جدیدی به دستگاه اضافه شود، بدون نیاز به خرید یک دستگاه کاملاً جدید.
- عمر باتری: برای دستگاههای قابل حمل یا استفاده در آمبولانس، عمر باتری طولانی و قابلیت شارژ سریع اهمیت بالایی دارد.
- قابلیت شبکه شدن و ذخیرهسازی دادهها: برای مراکز بزرگ یا پایش مرکزی، قابلیت اتصال به شبکه و ذخیرهسازی حجم بالایی از دادهها در سرور مرکزی حیاتی است.
استانداردها و تاییدیه ها
اعتبار و امنیت تجهیزات پزشکی، از جمله دستگاه مانیتورینگ علائم حیاتی، با استانداردها و تاییدیههای بینالمللی تضمین میشود. تاییدیههایی مانند FDA (سازمان غذا و داروی آمریکا) و CE (استاندارد اتحادیه اروپا) نشاندهنده کیفیت و ایمنی محصول هستند و باید در اولویت خرید قرار گیرند. آربون مد تنها محصولاتی با بالاترین استانداردهای کیفی را ارائه میدهد.
برند و شرکت سازنده
انتخاب برندهای معتبر و شرکتهای با سابقه در زمینه تجهیزات پزشکی، به معنی اطمینان از کیفیت محصول، دوام آن و دسترسی به خدمات پس از فروش مطمئن است. برندهای شناختهشده معمولاً سرمایهگذاری زیادی در تحقیق و توسعه و کنترل کیفیت محصولات خود انجام میدهند.
گارانتی، خدمات پس از فروش و پشتیبانی فنی
حتی بهترین تجهیزات پزشکی نیز ممکن است به سرویس یا تعمیر نیاز پیدا کنند. وجود گارانتی معتبر، خدمات پس از فروش قوی و پشتیبانی فنی سریع و کارآمد، از مهمترین فاکتورها در خرید است. آربون مد به ارائه گارانتی و پشتیبانی فنی جامع برای تمامی محصولات خود، از جمله دستگاه مانیتورینگ علائم حیاتی، دستگاه الکتروکوتر، دستگاه اسپیرومتری و دستگاه الکتروشوک متعهد است.
سازگاری با محیطهای خاص (مانند MRI Compatible)
برخی از دستگاههای مانیتورینگ برای استفاده در محیطهای خاص مانند اتاقهای MRI طراحی شدهاند که با میدانهای مغناطیسی قوی سروکار دارند. اگر نیاز به پایش بیمار در چنین محیطهایی وجود دارد، باید دستگاهی با قابلیت MRI Compatible انتخاب شود.
بودجه و قیمت
قیمت دستگاه مانیتورینگ علائم حیاتی بسته به قابلیتها، برند و کیفیت، متغیر است. تعیین بودجه اولیه و تطابق آن با نیازهای واقعی، به انتخاب بهینه کمک میکند. همیشه باید توازنی بین قیمت و کیفیت برقرار کرد و از خرید دستگاههای ارزان و بیکیفیت که میتوانند جان بیمار را به خطر اندازند، پرهیز کرد.
خرید دستگاه مانیتورینگ علائم حیاتی نه تنها یک سرمایهگذاری در تکنولوژی، بلکه سرمایهگذاری در سلامت و ایمنی بیماران است. انتخاب یک تامینکننده معتبر و دستگاهی با کیفیت بالا، اساسیترین گام در این مسیر است.
آینده مانیتورینگ علائم حیاتی: هوشمندتر و قابل دسترستر
آینده تجهیزات پزشکی، به ویژه در حوزه دستگاه مانیتورینگ علائم حیاتی، با نوآوریهای هیجانانگیزی همراه است که پایش سلامت را هوشمندتر، دقیقتر و قابل دسترستر از همیشه خواهد کرد. این تحولات، چشمانداز مراقبتهای بهداشتی را دگرگون خواهند کرد.
دستگاههای پوشیدنی (Wearables) و پایش از راه دور خانگی
یکی از مهمترین روندهای در حال ظهور، توسعه و گسترش دستگاههای پوشیدنی است. این گجتهای کوچک و راحت، میتوانند به طور مداوم علائم حیاتی مانند ضربان قلب، فعالیت بدنی، الگوهای خواب و حتی سطح اکسیژن خون را پایش کرده و دادهها را به تلفن همراه یا فضای ابری ارسال کنند. این فناوری برای پایش افراد سالم، ورزشکاران و به ویژه بیماران مزمن در منزل بسیار کاربردی است. پایش از راه دور خانگی، با کاهش نیاز به مراجعه حضوری به مراکز درمانی، هزینهها را کاهش داده و راحتی بیشتری برای بیمار فراهم میآورد.
نقش هوش مصنوعی (AI) در تحلیل دادهها و پیشبینی وضعیت بیمار
هوش مصنوعی و یادگیری ماشین، قابلیتهای جدیدی را به دستگاه مانیتورینگ علائم حیاتی اضافه خواهند کرد. الگوریتمهای پیشرفته AI میتوانند حجم عظیمی از دادههای پایش شده را تحلیل کرده، الگوهای نامحسوس را شناسایی کنند و حتی وضعیت بحرانی بیمار را پیش از وقوع، پیشبینی نمایند. این قابلیتها به پزشکان کمک میکند تا با دقت بیشتری تصمیمگیری کرده و مداخلات درمانی را زودتر آغاز کنند. برای مثال، AI میتواند با بررسی تغییرات جزئی در نوار قلب، خطر بروز آریتمیهای جدی را هشدار دهد یا با تحلیل الگوهای تنفسی، احتمال بروز نارسایی تنفسی را پیشبینی کند.
چشمانداز تحول در مراقبتهای بهداشتی
این نوآوریها به سمت ایجاد یک سیستم مراقبت بهداشتی پیشگیرانه و شخصیسازیشده حرکت میکنند. با پایش مداوم و تحلیل هوشمند دادهها، میتوان بیماریها را در مراحل اولیه تشخیص داد، برنامههای درمانی را به صورت فردی تنظیم کرد و کیفیت زندگی بیماران را به طور چشمگیری بهبود بخشید. آینده دستگاه مانیتورینگ علائم حیاتی، فراتر از یک ابزار صرف برای مشاهده دادهها، به سمت تبدیل شدن به یک دستیار هوشمند پزشکی پیش میرود که توانایی پیشبینی و پیشگیری از مشکلات سلامتی را دارد. آربون مد نیز با رصد و ارائه جدیدترین تجهیزات پزشکی، در این مسیر پیشگام است.
نتیجهگیری: مانیتورینگ، ستون فقرات مراقبتهای درمانی
در پایان، دستگاه مانیتورینگ علائم حیاتی نه تنها یکی از ضروریترین تجهیزات پزشکی در هر مرکز درمانی محسوب میشود، بلکه به عنوان ستون فقرات مراقبتهای درمانی مدرن، نقش حیاتی و بیبدیلی در حفظ جان بیماران و بهبود کیفیت خدمات بهداشتی ایفا میکند. از پایش لحظهای بیماران بدحال در بخشهای مراقبت ویژه گرفته تا ارزیابی سریع در شرایط اورژانس و حتی امکان مراقبت و پایش در منزل با استفاده از تکنولوژیهای پیشرفته تلهمانیتورینگ، کاربرد دستگاه مانیتورینگ علائم حیاتی گسترده و حیاتی است. این دستگاه با ارائه دادههای دقیق و لحظهای از ضربان قلب، فشار خون، دمای بدن، سطح اکسیژن خون و نرخ تنفس، به پزشکان و پرستاران کمک میکند تا با درک عمیقتری از وضعیت فیزیولوژیک بیمار، تصمیمات درمانی هوشمندانه و به موقع اتخاذ کنند.
با پیشرفتهای روزافزون در حوزه هوش مصنوعی و دستگاههای پوشیدنی، آینده مانیتورینگ علائم حیاتی روشنتر و کارآمدتر از همیشه به نظر میرسد. این تحولات نه تنها به تشخیص زودهنگام بیماریها کمک میکنند، بلکه امکان پیشبینی مشکلات سلامتی و ارائه مراقبتهای شخصیسازیشده را نیز فراهم میآورند. مجموعههایی مانند آربون مد که در زمینه تامین و توزیع تجهیزات پزشکی با کیفیت بالا از جمله دستگاه الکتروکوتر، دستگاه اسپیرومتری و دستگاه الکتروشوک فعالیت میکنند، با ارائه جدیدترین و پیشرفتهترین دستگاه مانیتورینگ علائم حیاتی، در راستای ارتقاء سلامت جامعه و بهبود خدمات درمانی گام برمیدارند. بهرهبرداری کامل از قابلیتهای این دستگاه، کلید بهبود نتایج درمانی و افزایش امنیت بیماران است.
سوالات متداول
آیا میتوان از دستگاه مانیتورینگ علائم حیاتی در منزل نیز استفاده کرد و چه مدلهایی برای این منظور مناسبترند؟
بله، امروزه مدلهای قابل حمل و کوچکتری از دستگاه مانیتورینگ علائم حیاتی برای استفاده در منزل و مراقبتهای خانگی در دسترس هستند. برای این منظور، دستگاههایی با پارامترهای اصلی مانند ضربان قلب، فشار خون و SpO2 کافی هستند. مدلهای تلهمانیتورینگ و دستگاههای پوشیدنی (wearables) که قابلیت ارسال داده به پزشک از راه دور را دارند، بهترین گزینهها برای پایش بیماران مزمن در منزل محسوب میشوند.
چه تفاوتی بین فشار خون تهاجمی و غیرتهاجمی در مانیتورینگ وجود دارد و هر کدام در چه شرایطی به کار میروند؟
فشار خون غیرتهاجمی (NIBP) با استفاده از کاف و به صورت دورهای اندازهگیری میشود و برای پایش روتین بیماران در بخشهای عمومی، کلینیکها و حتی منزل کاربرد دارد. اما فشار خون تهاجمی (IBP) با قرار دادن یک کاتتر به صورت مستقیم در شریان اندازهگیری میشود و پایش لحظهای و بسیار دقیقتری را فراهم میکند. IBP عمدتاً در بخشهای مراقبتهای ویژه (ICU) و اتاق عمل برای بیماران بدحال که نیاز به کنترل دقیق و لحظهای فشار خون دارند، استفاده میشود.
چه اقداماتی باید انجام داد اگر دستگاه مانیتورینگ علائم حیاتی آلارم داد؟
اگر دستگاه مانیتورینگ علائم حیاتی آلارم داد، ابتدا باید وضعیت بیمار را از نظر بالینی بررسی کرد (آیا بیمار هوشیار است؟ تنفس میکند؟ رنگ پوست طبیعی است؟). سپس باید صحت اتصال پروبها و سنسورها را بررسی کرد تا از عدم خطای تکنیکی مطمئن شد. در نهایت، با توجه به نوع و سطح آلارم، باید پروتکلهای درمانی مربوطه را اجرا کرد و در صورت لزوم، تیم پزشکی را مطلع ساخت. هرگز نباید آلارمها را بدون بررسی وضعیت بیمار نادیده گرفت یا خاموش کرد.
آیا دقت اندازهگیری پارامترها در دستگاههای مانیتورینگ مختلف، متفاوت است و چه عواملی بر آن تأثیر میگذارند؟
بله، دقت اندازهگیری میتواند بین دستگاههای مانیتورینگ مختلف، بسته به کیفیت سنسورها، تکنولوژی به کار رفته و کالیبراسیون دستگاه، متفاوت باشد. عواملی مانند حرکت بیمار، تداخلات الکترومغناطیسی (از دستگاه الکتروکوتر یا دستگاه الکتروشوک)، نور محیطی، وجود رنگدانه در خون (مانند لاک ناخن یا مواد کنتراست)، یا مشکلات در خونرسانی به ناحیه سنسور (مانند هایپوترمی یا شوک)، میتوانند بر دقت اندازهگیریها، بهویژه در SpO2 و فشار خون، تأثیر بگذارند.
چه نوآوریهایی در زمینه مانیتورینگ علائم حیاتی در حال توسعه است که میتواند آینده پزشکی را تغییر دهد؟
نوآوریهای متعددی در حال شکلگیری است. از جمله مهمترین آنها میتوان به گسترش دستگاههای پوشیدنی (Wearables) برای پایش مداوم و غیرتهاجمی در زندگی روزمره، توسعه پلتفرمهای تلهمانیتورینگ با قابلیت هوش مصنوعی برای تحلیل دادهها و پیشبینی وضعیت بیمار، و استفاده از حسگرهای پیشرفتهتر برای اندازهگیری پارامترهای جدید و دقیقتر اشاره کرد. این فناوریها به سمت مراقبتهای پیشگیرانه و شخصیسازیشده حرکت میکنند.
آیا شما به دنبال کسب اطلاعات بیشتر در مورد "کاربرد دستگاه مانیتورینگ علائم حیاتی" هستید؟ با کلیک بر روی کسب و کار ایرانی, پزشکی، به دنبال مطالب مرتبط با این موضوع هستید؟ با کلیک بر روی دسته بندی های مرتبط، محتواهای دیگری را کشف کنید. همچنین، ممکن است در این دسته بندی، سریال ها، فیلم ها، کتاب ها و مقالات مفیدی نیز برای شما قرار داشته باشند. بنابراین، همین حالا برای کشف دنیای جذاب و گسترده ی محتواهای مرتبط با "کاربرد دستگاه مانیتورینگ علائم حیاتی"، کلیک کنید.



